― 集中的なリハビリテーションを提供する病棟 ―
脳卒中などの脳血管疾患や大腿骨や脊椎などの骨折の急性期治療が終了した患者さんを受け入れます。多職種によるチームで質の高いリハビリテーションを提供し、無理のない早期の在宅復帰をめざします。退院後には関連施設や地域の病院、施設などと連携し、退院後の生活を支援します。

回復期リハビリテーション病棟って?
回復期リハビリテーション病棟(以下、回復期リハ病棟)は、入院患者さんが回復期のリハビリを必要とする状態と特定され、日常生活動作の向上や家庭復帰をめざした集中的な入院リハビリサービスを提供する病棟です。
医師、看護師、医療ソーシャルワーカー(MSW)、介護福祉士(ケアワーカー)、理学療法士、作業療法士、言語聴覚士などが病棟に専従し、チームとなってリハビリサービスを提供します。
| 医師 | チームのリーダーとして各スタッフへ指示を出します。リハビリ診断・各スタッフからの情報などのもと、障がいの予後や今後の方針について、検討・ご説明いたします。 |
| 看護師 | 入院から退院まで担当看護師がお世話させていただきます。 日常生活のケア(食事、入浴など)、家庭復帰に向けての指導を行っていきます。 |
| 介護福祉士 | 生活面の介護を行います。また、余暇を利用し「遊び」を取り入れたリハビリテーションも行います。季節ごとの行事も企画します。 |
| 理学療法士 | 障がい(機能障がいや能力障がい)を把握し、基本動作の自立を目指した訓練を実施します。 |
| 作業療法士 | 障がいを把握し、身の回り動作や生活関連動作の自立を目指して訓練を行います。自助具や車椅子の選定、家屋改修の助言も行います。 |
| 言語聴覚士 | 聴く・話す・読む・書く・食べるなどの機能改善を目指した訓練を行います。 |
| 医療ソーシャルワーカー | 介護保険制度や障がい者福祉制度などを活用し、在宅療養や施設利用に向けてのお手伝いをいたします。 |
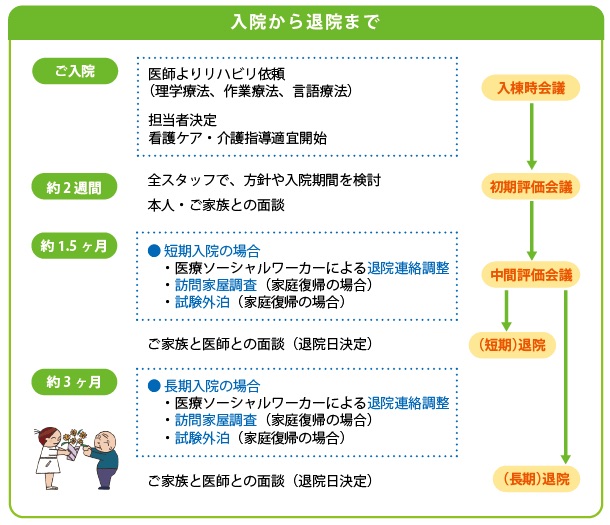
当院では、入院から退院までの計画をたて、様々なアプローチにより無理のない在宅復帰を考えています。
入院直後の会議(カンファレンス)とその後の定期的なカンファレンス、ご家族への説明と同意、家庭訪問、家屋改造、試験外泊、退院前の介護保険利用の計画、退院後の訪問チェックなどを計画的に実施しています(下図参照:入院から退院まで)。
回復期リハビリテーション病棟の入院目的
- ADL(日常生活動作)の向上
- 寝たきりの防止
- 家庭復帰
回復期リハビリテーション病棟の適応疾患
- 脳卒中などの脳血管疾患、脊髄損傷など(発症から60日以内)
- 大腿骨、骨盤、脊椎、股/膝関節の骨折または多発骨折(発症から60日以内)
- 外科手術、肺炎などの治療時の安静よる廃用症候群(発症から60日以内)
- 大腿骨、骨盤、脊椎、股/膝関節の神経筋または靱帯損傷(発症から30日以内)
- 股/膝関節の置換術後の状態(発症から30日以内)
入院から退院までの流れ
- モーニングミーティング
毎朝、前夜の様子や当日の予定を申し送ります
- 入棟時カンファレンス
患者さんが入棟となった日の夕方に最初の情報交換を行います
- 新患カンファランス
1~2週間の初期評価を終え、情報交換し、今後の方針を検討します
- 1.5ヵ月カンファランス
1~2週間の初期評価を終え、情報交換し、今後の方針を検討します
訓練室での理学療法/ケアワーカー・家人による病棟内歩行訓練

ミラーセラピー


良い方の手を鏡に映して、動きのイメージをつかみます。“脳をだます”(?)
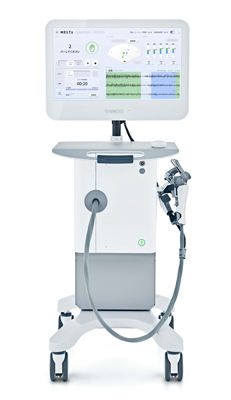
MELTz(メルツ)
2024年6月、手指の麻痺の機能改善に特化した、最新のリハビリテーション機器「MELTz(メルツ)」を導入しました!
ミラーセラピー
姿勢や動きをチェックするために、医療現場のみならず様々な場面で鏡が利用されていると思いますが、ここで扱う“ミラーセラピー”は、鏡像を少し違うかたちで利用します。例えば、右手を鏡に映して、それを左手であるかのように錯覚しようというものです。
元々は、腕を切断した人が、無いはずの腕を痛がること(幻肢痛)への対応として報告されました(ラマチャンドラン博士)。その後、脳卒中で手が動きにくい人や痛みが強い人などへの応用が研究されています。
脳卒中の場合、マヒした手を鏡の裏に隠し、良い方の手の鏡像を、マヒした方の手が上手く動いているかのように、“錯覚”する(脳に錯覚させる)ように仕向けることで、脳を刺激しようというものです。錯覚していると自覚できる人もいれば、錯覚できないと訴える人もいます。また、本当に脳がだまされてくれているのか、頭(脳)の中でどのような作用を及ぼしているのか、詳細は解明できていません。しかし、少なくとも、動かないはずの手のよりリアルな運動のイメージを作り出せるのではないかと考えています。
足への応用や痛みの治療も研究されておりますが、当院では、主に脳卒中を発症され、回復期リハビリテーション病棟に入院されている患者さんの手の治療への適用を考えています。ただし、基本的なリハビリテーションの必要性や重要性に変わりはありませんので、ミラーセラピーだけを実施しているわけではなく、状態に応じた対応をしています。
- H22.03 朝日放送にて紹介されました。
- H22.12 「夢21」2月号に掲載されました。


基本的な方法(手の鏡治療)
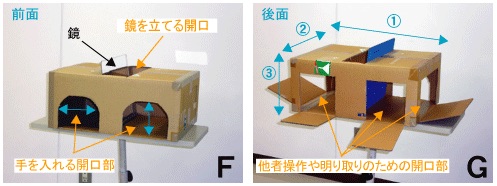
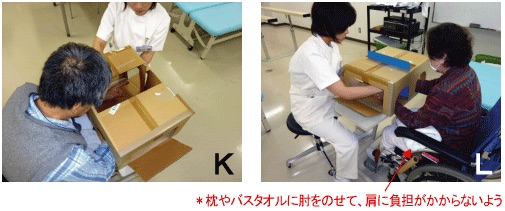
- 準備:楽な姿勢で座れる状態で、身体の正面中央付近に適切な大きさの「鏡」を設置します。当院では廃品ダンボール箱を「ミラーボックス」として利用しています。
- 悪い方の手(治療部位)を鏡の裏側に置き、良い方の手が鏡に映り出されるようにします。良い方の手の位置を調整して、その鏡像がちょうど悪い方の手の位置に重なるようにします。
- 良い方の手で色々な動きをして、その鏡像(動き)を見ることに集中します。
- 治療時間:定められていませんが、集中できる時間や疲労を考慮すると、連続して行えるのは、15分~30分程度と考えられます。
ミラーセラピーQ&A
参考文献
- V.S. ラマチャンドラン,サンドラ・ブレイクスリー著,山下篤子訳:脳のなかの幽霊.角川書店,東京,1999,pp 73-98.
- サンドラ・ブレイクスリー他著,小松淳子訳:脳の中の身体地図,インターシフト,東京,2009.
- V.S. ラマチャンドラン他:鏡のマジックは疾患治療にも,日経サイエンス38(1):78-80, 2008.
- V.S. ラマチャンドラン他:幻に触れる,日経サイエンス38(9):72-74, 2008.
- 熊澤孝朗:痛みを知る,東方出版,大阪,2007. 143-147.
- 手塚康貴・松尾篤:脳卒中片麻痺患者に対するミラーセラピー.理学療法22:871-879, 2005.
- 手塚康貴・他:脳卒中後上肢運動麻痺に対する鏡像を利用した治療の効果 ーランダム化クロスオーバー研究―,理学療法学33:62-68,2006.
- Ramachandran VS et al.: Touching the phantom limb. Nature 377:489-490,1995.
- Ramachandran VS, Altschuler EL et al.: Can mirrors alleviate visual hemineglect ?. Medical Hypotheses 52: 303-305, 1999.
- Altschuler EL, Wisdom SB et al.: Rehabilitation of hemiparesis after stroke with a mirror. Lancet 353:2035-2036,1999.
- Sathian K, Greenspan AI et al.: Doing it with Mirrors: A case study of a novel approach to neurorehabilitation. Neurorehabil Neural Repair 14: 73-76, 2000.
- Gunes Y., Rund S. et al.: Mirror Therapy Improves Hand Function in Subacute Stroke: A Randomized Controlled Trial. Arch Phys Rehabil 89: 393-398, 2008.
- G. Lorimer M. Alberto G. et al.: Is mirror therapy all it is cracked up to be? Current evidence and future directions. Pain 138: 7-10, 2008.
スタッフ紹介
リハビリテーション科
脳神経外科
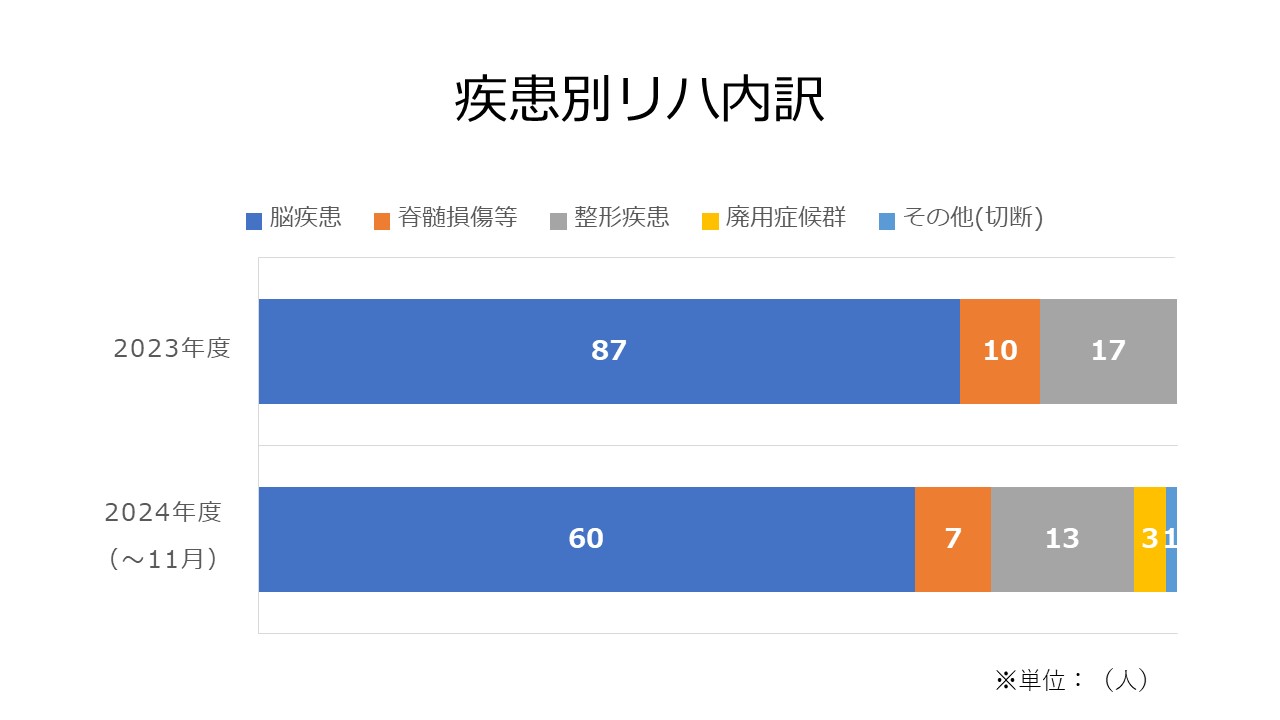
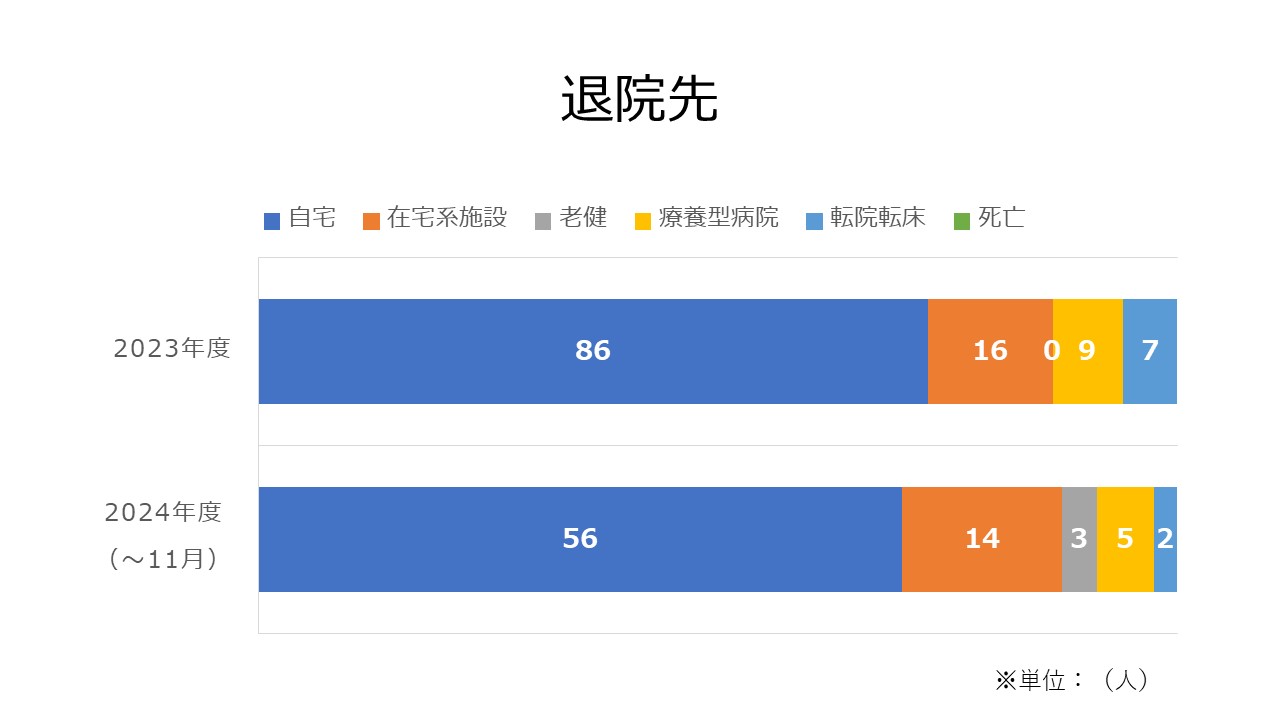
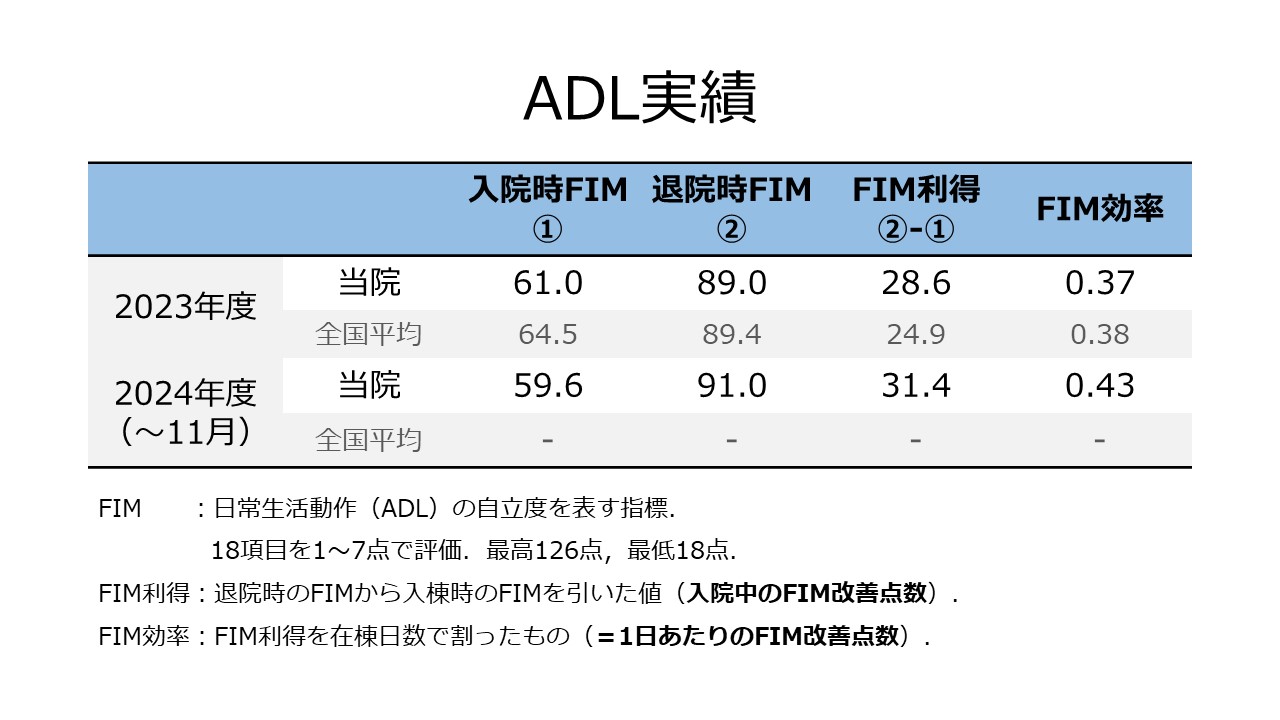
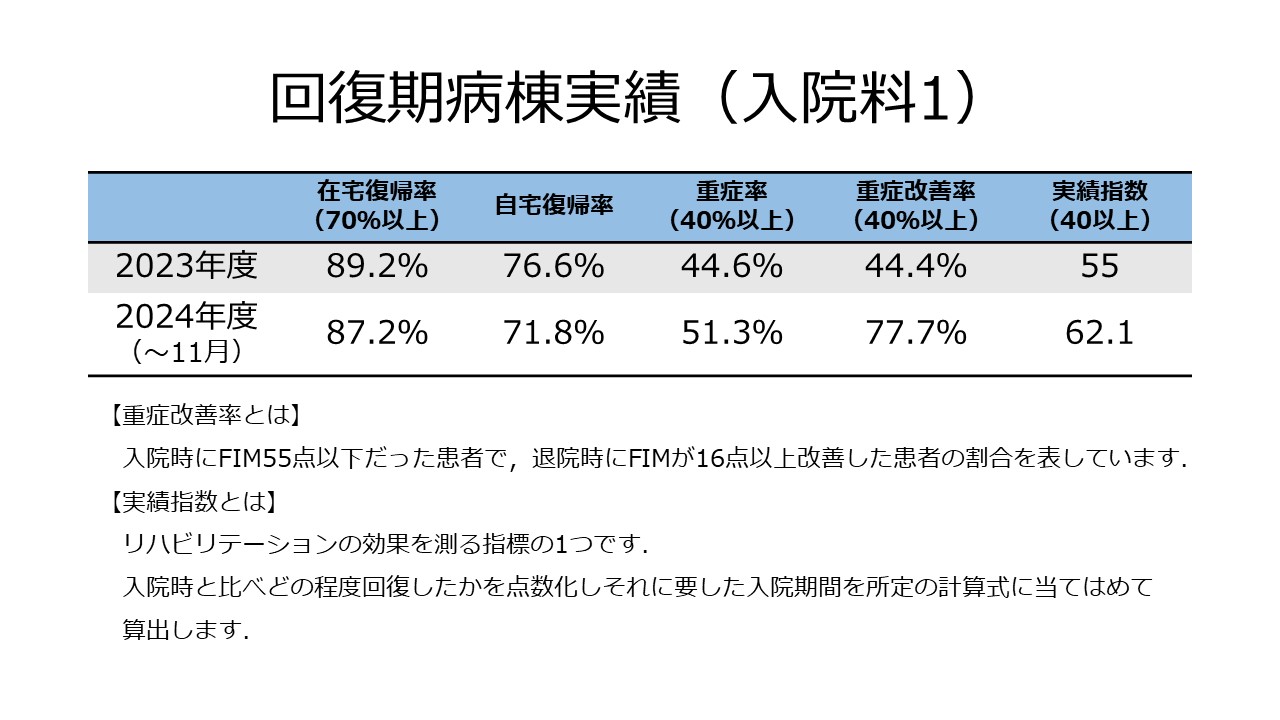
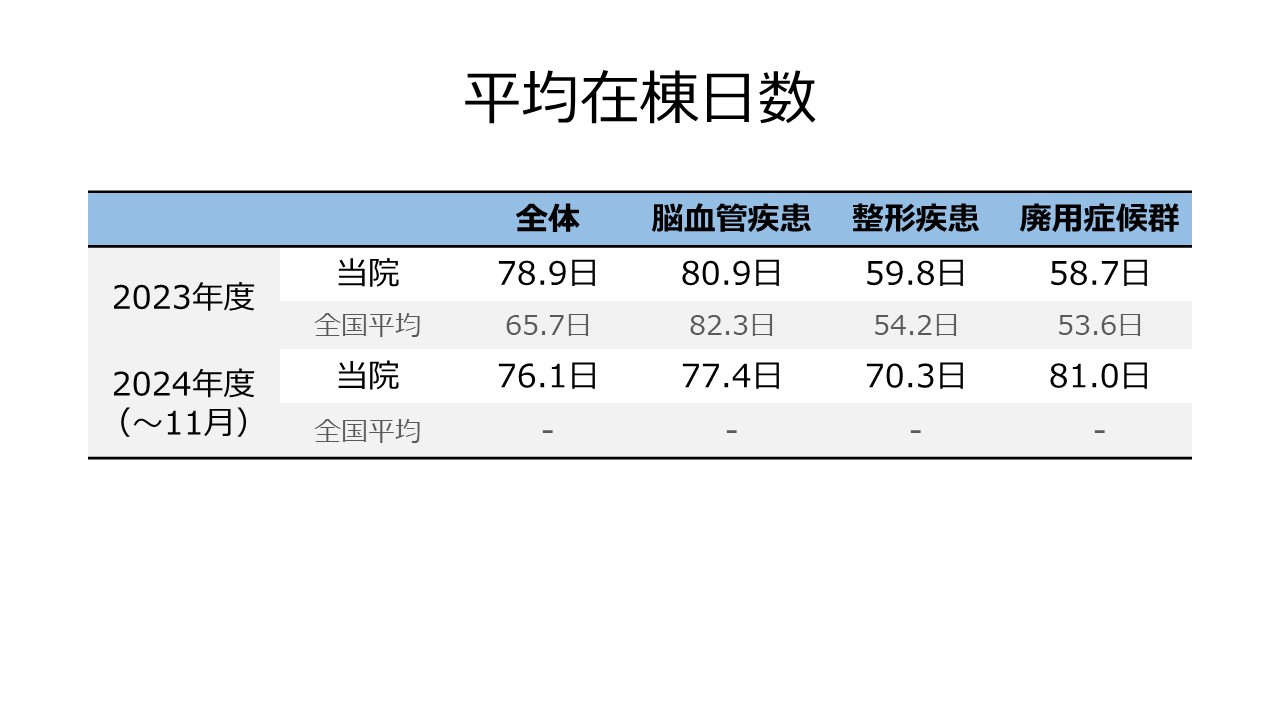
実績・臨床指標