~「心臓リハビリテーション」で、生活をもっと元気に楽しくしませんか?~
府中病院 理学療法室の「心臓リハビリテーション」の取り組み
近年、さまざま病気や疾患に対するリハビリテーションの効果が、ますます示されています。
その一つが「心臓リハビリテーション」です。
 心臓リハビリテーションは、生活する能力や、生活の質を改善するだけでなく、生命予後の改善や病気の再発防止にも効果がある優れた医療であると言われています。
心臓リハビリテーションは、生活する能力や、生活の質を改善するだけでなく、生命予後の改善や病気の再発防止にも効果がある優れた医療であると言われています。
心臓のリハビリテーション?いったい何をすることなのでしょう。
みなさんも、走ったり、階段をのぼったり、あるいは緊張したときに、脈や息が早くなり、「心臓が頑張ってくれている」と自覚するときはありませんか?
 このように心臓は、24時間、365日休みなく働いています。その主な役割とは、血液を全身にいきわたらせるポンプとしての機能です。
このように心臓は、24時間、365日休みなく働いています。その主な役割とは、血液を全身にいきわたらせるポンプとしての機能です。
心臓の病気(心筋梗塞・狭心症・慢性心不全、開心術後・大血管疾患、閉塞性動脈硬化症)などによって、このポンプの働きが悪くなると、すこし動くだけで息切れがしたり、身体がむくんだり、倦怠感がでて生活に支障が出てしまいます。このような状態のことを「心不全」と言います。
せっかく生活をしていても、少し動いただけで息が切れてしまい、そのせいで、ご自身の大切なことが思い通りにできずにいると辛いですよね。
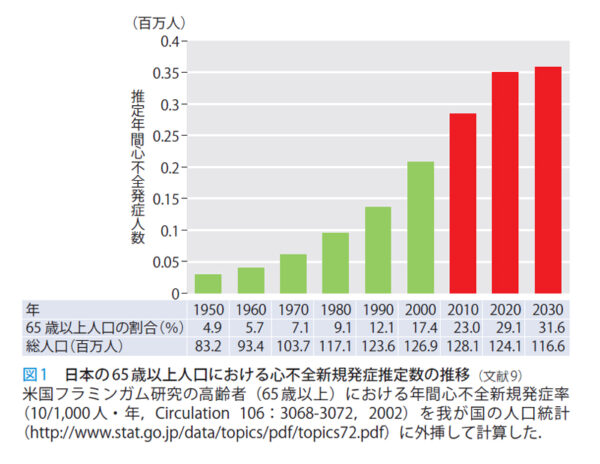
〔日内会誌 109:186~190,2020〕より抜粋
心不全をきたす人は、高齢化の影響で2035年まで増加すると推測されており、「心不全パンデミック」と言われています。このように対処が求められる重要な問題なのです。
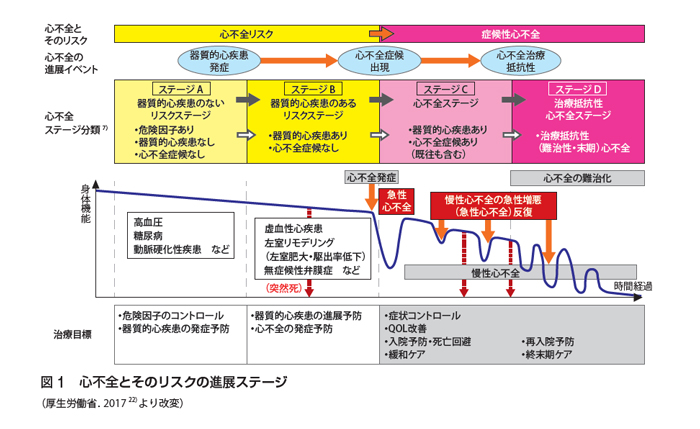
急性・慢性心不全診療ガイドライン(2017年改訂版)より抜粋
心不全はさまざまなきっかけで再発し、少しずつ増悪を繰り返すのが特徴です。そして、いったん低下した心臓の機能は、基本的にもとに戻りにくいと言われています。
つまり、心不全は「予防」が1番大切なのです。
そして、その鍵となるのが「心臓リハビリテーション」というわけです。
この記事では、
-
日々の生活に、適切な運動を取り入れ、心臓を元気に保ちたいとお考えのみなさま
-
「心臓リハビリテーション」にもっと取り組みたいとお考えの専門職のみなさま
にむけて、心臓リハビリテーションについて詳しく解説していきたいと思います。
さらに「心臓リハビリテーション」について知っていただき、みなさまの健やかな毎日のために、私たちを活用していただければ幸いです。
では、さっそく「心臓リハビリテーション」について、もっと詳しく見ていきましょう。
1 心臓リハビリテーションとは?
心臓リハビリテーションとは、心血管疾患患者の身体的・心理的・社会的・職業的状態を改善し、基礎にある動脈硬化や心不全の病態の進行を抑制あるいは軽減し、再発・再入院・死亡を減少させ、快適で活動的な生活を実現することをめざして、個々の患者の「医学的評価・運動処方に基づく運動療法・冠危険因子是正・患者教育およびカウンセリング・最適薬物治療」を多職種チームが協調して実践する長期にわたる多面的・包括的プログラムをさします。
つまり、心臓リハビリテーションとは、あらゆる人々がチームとして、あらゆる要素に継続して関わり、生活の質だけでなく、病気そのものの再発や生命予後さえも改善させることをめざしています。

リハビリテーションというと、筋肉を鍛えたり、歩く練習をしたり、「訓練をする」というイメージをお持ちの方がいらっしゃるかもしれませんが、本来、リハビリテーションとは、住み慣れたところで安全に、その人らしく、いきいきとした生活ができるように保険・医療・福祉・介護そして地域の人々などあらゆる組織や人々が協力して行う活動のことを言います。(地域リハビリテーションの定義、一部改変)
 心臓リハビリテーションがチーム医療であることを、少々乱暴でありますが、心臓をF1マシンのエンジンにたとえてみたいと思います。
心臓リハビリテーションがチーム医療であることを、少々乱暴でありますが、心臓をF1マシンのエンジンにたとえてみたいと思います。
F1マシンであっても、車庫に入れっ放しで、走らせなければ、エンジンの調子が悪くなり、部品が錆びついてしまうでしょう。ですから適切な負荷でエンジンを回してあげることが必要です。つまり、適切な運動を行うことが効果的です。
エンジンの出力や、燃料をおくる管に問題がないか、定期的に車検を受けたり、ピットインし修理を受けたりすることも大切です。つまり、医師に相談し検査・診察・治療を受けることも効果的です。
エンジンオイルや冷却水が多すぎても、エンジンに負担がかかり壊れてしまいます。つまり食事の塩分などの栄養面や、服薬にも気を配る必要があります。
※当院では管理栄養士による栄養指導も行われています。詳しくはこちら。
がんばりすぎて、アクセルを踏み続けるとエンジンもオーバーヒートしてしまいます。適度に、休ませることが必要です。つまり、リラックス方法やストレス解消法など「こころ」を元気にすることも有効です。
さらには、どんなレースにでて、どのようなコースを走っていたいか?というレースの仕方を考えることで安全に、満足して走行できます。このように作業(生活行為)の仕方を考えることも役に立ちます。
さらにエンジン内でガソリンを効率よく燃やすには、きれいな空気を取り入れる必要があります。つまり肺や血管にダメージを与える喫煙の習慣を見直すことも必要です。
・・・・。とこのようにさまざまな専門職が協力して行うことが、心臓リハビリテーションです。
「うわ、こんなにたくさんのことを一度に考えるのって大変そう!」
と思われる方もいらっしゃるかもしれません。
それを補助するためのツールとして「ハートノート」というものがあり、当院でも積極的に活用しています。
この「ハートノート」。さしずめ、ご自身の心臓のメンテナンス帳といったところでしょうか。

大阪心不全地域医療連携の会HPより抜粋(https://oshefhp.wixsite.com/oshef)
ハートノートとは
「大阪心不全地域医療連携の会」で発案された心不全に関する自己管理ツールです。心不全についてわかりやすく解説されており、心不全に関わる正しい知識を、イラストも交えてとてもわかりやすく作成されています。さらに、患者の方々が毎日の体重、脈拍、自覚症状に対して点数(心不全ポイント)を付け、自分の病状を評価することで、この症状は、はやめに受診した方がいいのか?それとも緊急で受診した方がよいのか?という判断基準とすることができます。また、患者の方々がご自身の体調を積極的に把握することで、再入院を回避できると期待されています。
つまり、このメンテナンス帳を活用して、
F1ドライバー自身が、ご自身のF1マシンのエンジンの異変や警告灯を正しく理解して、適切にメンテナンスできれば、より安全に走り続けられるのと同じように、みなさまが、ご自身の心臓の状態を正しく確かめて、ご自身で正しく対処する方法を学んでもらうことが「心臓リハビリテーション」では大切です。
そして、府中病院 理学療法室では、生活指導を含めた包括的なトレーニングを実施していますが、その中の「運動療法」について焦点を当てて紹介をしていきいたいとおもいます。
でも、
「心臓の調子が悪いときに運動するって大丈夫?」
「運動ってしんどそう」
と思われる方もいらっしゃるかもしれません。
次に、具体的な運動の方法について、説明させていただきます。
2 どのような運動が効果的?
運動療法は、身体全体またはその一部を動かして、症状の軽減や機能の回復を目指す治療法で、
- 持久力訓練(主運動) いわゆる有酸素運動というものが効果的です。
- 筋力トレーニング
- 関節可動域訓練(ストレッチ)
などが含まれており、以下のような効果が証明されています。
- 心肺機能がよくなり、体力が改善します。
- 筋力や体力がつくと、身体活動時にかかる心臓の負担が減ります。
- 血栓ができにくくなり、冠動脈の再狭窄やバイパス閉塞を予防します。
- 動脈硬化の進行をさまたげ、原因となる危険因子を改善します。
- 自律神経が安定し、ストレスも解消します。
- 不整脈が減ります。
注目すべきは、体力がつくだけではなく、病気そのものの再発を予防する効果も示されている点です。
運動の頻度は1回30~60分、週3~5回程度が理想的です。運動の強さは、自分の能力の5~7割程度、つまり、やや息が切れ、軽く汗ばむ程度、「楽である」~「ややきつい」と感じる程度がよいとされています。
運動が終わったあとには、心地よい疲れと爽快感を感じていただけると思います。
運動をすればするほどよいものではなく、病態に合わせた適切な運動量を行うことが大切なのです。
そのため、「心臓リハビリテーション指導士」という専門の資格をもつ理学療法士が、医師と連携して適切な運動を処方していますのでご安心ください。
さらに詳しい運動の内容は<こちら(当室ホームページ)>をご覧ください。
3 心臓リハビリテーションを受けるには?
心不全とは、心臓が血液を送り出すポンプの機能が弱くなってしまうために起きる症状のことを言います。
「運動療法」を行うには、病気や心臓の状態など様々な要因が関係してきますので、まずは主治医に「心臓リハビリテーション」が可能かどうか、ご相談ください。
下記はその対象となる疾患や基準です。
パターン1
- 急性心筋梗塞
- 狭心症
- 開心術後
- 大血管疾患(大動脈瘤・大動脈解離・大血管術後)
- 経カテーテル大動脈弁置換術後(TAVI)
上記はいずれも発症から180日以内の場合が対象です。 このように心臓の病気や手術を行ったあとも、できるだけ早期から心臓リハビリテーションを行うことが大切です。
- 慢性心不全( EF≦40% or BNP≧80pg/ml or NT-proBNP ≧400pg/ml )
- 末梢動脈閉塞疾患(間欠性跛行を有する)
慢性心不全とは、ひとつの心臓の病気の名前ではなく、いろいろな要素が合わさって、心臓のポンプの働きが悪くなっている状態のことを指します。
EFとは左室駆出率といって、心臓が血液を送り出す能力を示したものです。
BNP(脳性ナトリウム利尿ペプチド)やNT-ProBNP(N末端プロB型ナトリウム利尿ペプチド)といい、心臓にかかる負担を示す指標です。
- 急性心筋梗塞 ※1
- 狭心症 ※1
- 開心術後 ※1
- 大血管疾患(大動脈瘤・大動脈解離・大血管術後) ※1
- 経カテーテル大動脈弁置換術後(TAVI) ※1
- 慢性心不全( EF≦40% or BNP≧80pg/ml or NT-proBNP ≧400pg/ml )※2
- 末梢動脈閉塞疾患(間欠性跛行を有する)
※1 いずれも発症から180日以内の場合が対象です。 このように心臓の病気や手術を行ったあとも、できるだけ早期から心臓リハビリテーションを行うことが大切です。
府中病院の心臓リハビリテーションは、府中病院南館2階、理学療法室で行っています。入院されている方は、毎週月~金曜日の13:00~16:00、外来の方は10:00~12:00で実施しています。(2021年3月現在)プログラムは約1時間です。
といっても、1時間ずっと運動をするのではなく、運動前の血圧などのメディカルチェック、準備体操も含まれます。さらには、ご自宅での生活の方法、運動の仕方のアドバイスをさせていただきます。
繰り返しになりますが、病院の中で運動をすることだけが「心臓リハビリテーション」なのではありません。
大切なのはご自身のF1カーのハンドルとアクセルを、みなさん自身の手でしっかりと「いい具合」にコントロールしていただき、みなさんの大切な人生の目標に向かって、コースをご自身らしく走り続けていただくことです。
そのために、私たち府中病院の理学療法室は、みなさんの生活をますます楽しく有意義にしていただくために、運動だけにとどまらず、疾患、生活習慣、ストレス、薬、栄養のことなど幅広く関心をもっていただき、みなさんの秘めたる「自助力」を高められるサポートができれば本望です。
「心臓リハビリテーション」
その効果は研究で十分に示されています。
しかし、その認知度はまだまだ低いと言われており、さらなる普及が望まれています。
私たち、府中病院 理学療法室は、「心臓リハビリテーション」を通して、みなさまの住み慣れたところで安全に、その人らしく、いきいきとした生活に貢献できること。
そしてそれを支える優秀なスタッフがますます育っていくことを切に願っています。
\めざそう。「心臓リハビリテーション指導士」/
このような「心臓リハビリテーション」をサポートするための資格が「心臓リハビリテーション指導士」です。
この資格は「特定非営利活動法人 日本心臓リハビリテーション学会」によって2000年に発足された認定制度です。
なぜ、このような資格ができたのでしょうか?
心不全の患者さんは年々増加しています。
- 心臓手術の技術が向上し、迅速な治療と早期離床が進んでいること
- 多職種で協力し、患者さん・ご家族にわかりやすく説明する能力が必要
このような状態に対応するためには、より専門的で、より幅広い知識をもつ専門職が、ますます必要になってきているからです。
では、どんな人が「心臓リハビリテーション指導士」になれるのでしょう?
下記の資格をもっている方が取得の対象となります。
- 医師
- 看護師
- 理学療法士
- 作業療法士
- 臨床検査技師
- 臨床工学技師
- 臨床心理士
- 管理栄養士
- 薬剤師
- 健康運動指導士
- 公認心理師
府中病院の理学療法室には、2021年3月現在、5名の「心臓リハビリテーション指導士」が在籍しています。心不全の患者さんは年々増加しています。理学療法士や作業療法士として、心臓リハビリテーションの分野で、ますます活躍したいと考えておられる方は、ぜひ資格取得に挑戦してみてください。
最後に、現場で活躍している理学療法士の森口から、「心臓リハビリテーション指導士」になるためのポイントと、その魅力について、お伝えしたいと思います。
-心臓リハビリテーション指導士ってどうやって取得できるのですか?
はい。上記の専門職のいずれかで、日本心臓リハビリテーション学会に、入会していることが条件です。また、実務経験1年以上が必要なので、ある程度臨床経験を積んでからチャレンジしてみたほうがいいかもしれません。私は理学療法士になって5年目に資格を取得しました。申し込みをするときに、直近2年以上継続して会員でいる必要があるなど、細かな規定があるので日本心臓リハビリテーション学会のホームページ http://www.jacr.jp/web/をチェックしてみてください。
-資格を取ろうと思ったきっかけは何ですか?
私は学生時代から、内部障害とりわけ循環器疾患に対するリハビリテーションに興味がありました。当室で心臓リハビリテーションにさらに本格的に取り組むタイミングにあわせて取得することを決めました。
-試験ってむずかしいですか?
正直に申し上げますと、結構難しかったです。理学療法士の合格率は試験によって差はありますが、5~6割です。運動、生理学や解剖、疾患概念、病態さらには食事や禁煙指導、薬剤、心理的介入など出題範囲が広く問われます。おかげで自分の視点が大きく広がりましたね。
-どうやって勉強したのですか?
心臓リハビリテーション指導士必携というテキストが日本心臓リハビリテーション学会ホームページから購入できます。これをしっかり頭に入れるだけです。あとは、学会誌にのっている過去問を解いて、自分の課題を明確にしていくことですね。特に、解剖学や生理学のような基礎をしっかり理解することがポイントだと思いました。私は薬剤を覚えるのに苦労しました。あとは、講習会があるのでその内容をしっかり理解しておく必要があります。
ちなみに、日本心臓リハビリテーションのホームページには、過去の試験の合格率や試験傾向が載っています。試験対策に役立つと思います。
私は、急性期病院である府中病院で働いており、実際に医師や先輩に相談できる環境にある点がとてもありがたく感じています。実際に、カンファレンスで医師に直接相談できるので、理解が進みますし、とても有意義な時間だと感じています。
-「心臓リハビリテーション指導士」としてのやりがいは、どのようなところでしょうか?
 適切な運動が処方でき、みなさんの秘めた能力を発揮するお手伝いができた時ですね。「よっしゃ」と心の中でこっそりガッツポーズをしています(笑)。また、理学療法士は患者さんと向き合う時間が比較的多いので、患者さんの状態の変化をいち早く察知することができます。そのような情報が他職種の役に立ったときは、チーム医療に貢献できているという実感が得られ、とても嬉しいです。
適切な運動が処方でき、みなさんの秘めた能力を発揮するお手伝いができた時ですね。「よっしゃ」と心の中でこっそりガッツポーズをしています(笑)。また、理学療法士は患者さんと向き合う時間が比較的多いので、患者さんの状態の変化をいち早く察知することができます。そのような情報が他職種の役に立ったときは、チーム医療に貢献できているという実感が得られ、とても嬉しいです。

